Hepatology:复旦大学孙惠川等团队开发动态影像组学模型,助力个体化手术决策

专属客服号

微信订阅号
大数据治理
全面提升数据价值
赋能业务提质增效
对于初始不可切除肝
细胞癌
(uHCC)转化治疗后病理学完全缓解(pCR)的预测,术前仍具挑战。
2026年2月26日,复旦大学附属中山医院孙惠川、徐彬团队联合天津医科大学肿瘤医院宋天强、上海交通大学医学院附属
瑞金医院
陈拥军教授等团队在
Hepatology
在线发表题为
“Deep learning-assisted tumor radiomic dynamics on MRI predict pathological complete response in HCC undergoing immune-based therapy followed by hepatectomy”
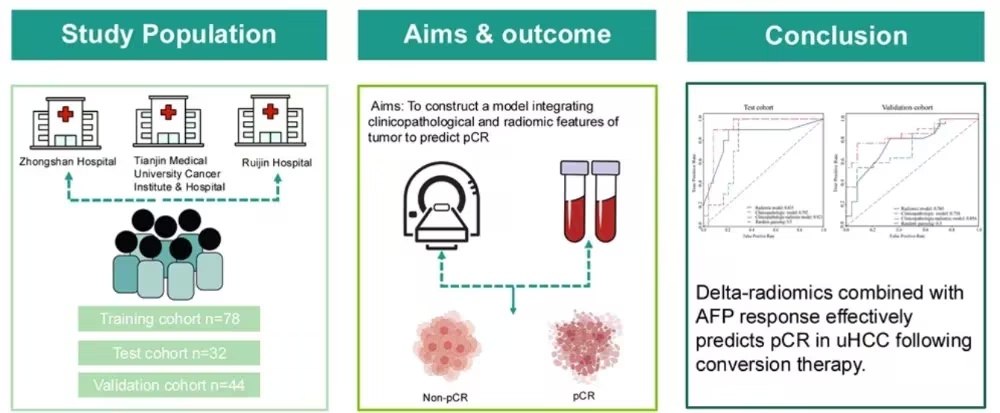
的研究论文。该研究旨在开发并验证一个整合临床病理学特征与肿瘤影像组学特征的模型,以预测pCR。在这项多中心回顾性研究中,从基线、治疗后及差值(变化)磁共振成像(MRI)中提取时序影像组学特征。血清甲胎蛋白(AFP)反应率计算为log₁₀(术前AFP)/log₁₀(基线AFP)。采用单变量分析、共线性评估、LASSO回归和随机森林进行特征选择。对14种机器学习模型进行了基准测试,并通过综合指标——曲线下面积(AUC)、阴性预测值(NPV)、阳性预测值(PPV)、敏感性、特异性、校准曲线和决策曲线分析——评估其性能。
结果显示模型在一个训练队列(n=78)、一个内部测试队列(n=32)和一个独立验证队列(n=44)中进行了开发与验证。差值影像组学模型在预测病灶水平pCR方面,其性能显著优于基线模型(测试集AUC:0.835 vs. 0.483,p<0.05;验证集AUC:0.783 vs. 0.434,p<0.05)和术前模型(测试集AUC:0.685,p<0.05;验证集AUC:0.506,p<0.05),显示出更优的预测性能和泛化能力。值得注意的是,在预测患者水平pCR时,该影像组学模型也表现出稳健的区分能力,在测试集和验证集中的AUC分别为0.819和0.781。结合影像组学特征与AFP反应率的联合模型在预测病灶水平pCR方面取得了更高的AUC,测试集为0.920,验证集为0.857。综上,动态影像组学变化能有效预测uHCC转化治疗后的pCR。将差值影像组学特征与AFP反应率相结合可显著提升预测性能,为评估pCR提供了一种无创方法,并可能指导个体化治疗决策。

肝细胞癌
(HCC)是全球第六大常见
恶性肿瘤
及第三大癌症相关死亡原因。对于早期患者,手术切除可提供50–70%的5年生存率。然而,超过70%的患者在初次
诊断
时已处于中期或晚期HCC。
全身性治疗方案(例如阿替利珠单抗-贝伐珠单抗、阿帕替尼-卡瑞利珠单抗),无论是单独应用还是联合经动脉化疗栓塞(TACE)和肝动脉灌注化学治疗(HAIC)等局部治疗手段,均已实现较高的客观肿瘤缓解率。这使得一部分初始不可切除的HCC(uHCC)患者能够在转化治疗后接受根治性手术切除。
在接受转化治疗并随后切除的患者中,约10–40%可达到病理学完全缓解(pCR),其2年无进展生存期(PFS)显著优于未达到pCR的患者(59.3% 对比 38.3%,p = 0.045)。然而,pCR的明确诊断完全依赖于肿瘤标本的组织学评估,而这一信息在术前无法获取。此外,影像学评估与病理学缓解之间常存在显著差异,使得术前影像学难以精确预测pCR。值得注意的是,研究表明,对于已达到影像学完全缓解的患者,手术切除相较于非
手术治疗
可能并未带来显著的生存获益。目前,尚缺乏可靠的术前方法来预测pCR。
实验流程图(图片源自
Hepatology
)
影像组学是一项新兴技术,它通过从医学图像中高通量提取纹理、形态及功能异质性等定量特征,并结合人工智能算法来分析肿瘤的生物学行为。与依赖增强程度这一单一参数的传统影像评估方法(如mRECIST标准)不同,影像组学能够挖掘上千维度的亚视觉特征。这实现了对肿瘤微环境空间异质性及治疗反应动态演变的全面量化。既往研究已证明,基于动脉期增强的影像缓解深度来预测pCR存在局限性,因其忽略了肿瘤异质性。相反,一项结合动脉期和延迟期磁共振成像(MRI)影像组学特征的全身治疗反应模型已被证实能显著提高疗效预测的准确性,并在不同医疗中心间展现出对缓解分层的普适性。
基于此背景,作者提出假设:影像组学特征可在肝切除术前预测pCR的达成。本研究通过整合多种影像组学特征(如动态增强模式、弥散加权成像的表观弥散系数异质性以及平扫图像特征)构建了一个预测模型。研究旨在检验该影像组学模型预测pCR的有效性,并探讨纳入肿瘤标志物反应信息对预测准确性的影响。
原文链接:https://journals.lww.com/hep/110.1097/HEP.0000000000001724

